Retinoblastoma
Diagnóstico y pronóstico
Cuanto más temprano sea el diagnóstico, mayores son las posibilidades de curación y preservación de la función visual. Por tanto, la detección temprana de los niños con la prueba del “reflejo de ojos-rojos” y un examen de oftalmología es vital para detectar la enfermedad en sus etapas más tempranas.
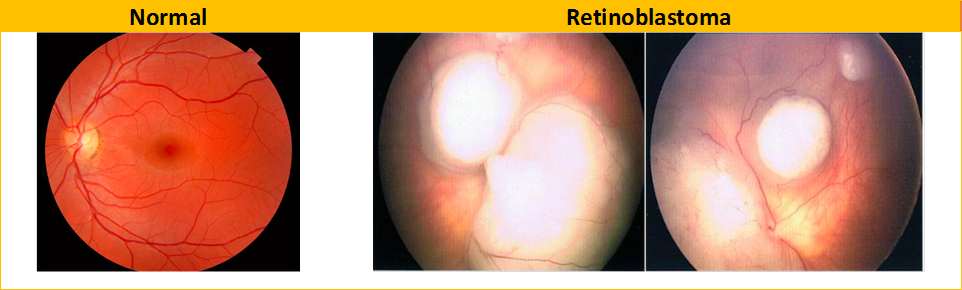
Una vez se sospecha la enfermedad, un oftalmólogo completa el diagnóstico final a través de un examen oftalmológico, que generalmente se realiza bajo anestesia (Figura 4). El diagnóstico no requiere una confirmación de anatomía patológica. El oftalmólogo determina la extensión de la enfermedad dentro del ojo y lo clasificará en un grado determinado para facilitar la planificación del tratamiento. Para evaluar la extensión extra-ocular e intracraneal de la enfermedad, una Resonancia Magnética (MRI) cerebral y de órbita es preferible a una tomografía computarizada (TC) para el diagnóstico (Figura 4). En casos de enfermedad avanzada, se hará también una biopsia de médula ósea y una punción lumbar. El tratamiento se adaptará a la etapa de la enfermedad, basándose en el examen oftalmológico y la extensión de la enfermedad fuera del ojo.
Pronóstico
La tasa de supervivencia del RB ha mejorado significativamente en las últimas décadas. El diagnóstico temprano y el uso de terapias menos tóxicas y curativas han dado lugar a una tasa de supervivencia libre de enfermedad a los 5 años después del diagnóstico del 95% en la mayoría de los países desarrollados12. Sin embargo, las posibilidades de curación disminuyen si se retrasa el diagnóstico y el tratamiento, si la enfermedad avanza y es resistente a los tratamientos, o si la enfermedad metastatiza durante el seguimiento o es metastásica en el momento del diagnóstico.