Osteogénesis imperfecta
3. Densidad mineral ósea
Masa ósea
Tal y como se expone en el capítulo 1, el hueso es una estructura viva compuesta por una matriz de colágeno, cristales de hidroxiapatita y otras proteínas. La matriz se mineraliza con depósitos de calcio y fosfato lo que confiere una mayor fortaleza a la estructura ósea. El depósito mineral del hueso empieza ya durante la etapa prenatal, sobre todo en el tercer trimestre del embarazo. El contenido mineral óseo (CMO) aumenta durante la infancia y sobre todo durante la adolescencia llegando a un pico máximo de masa ósea alrededor de los 20-25 años, a partir del cual se constata una pérdida progresiva (Figura 8).
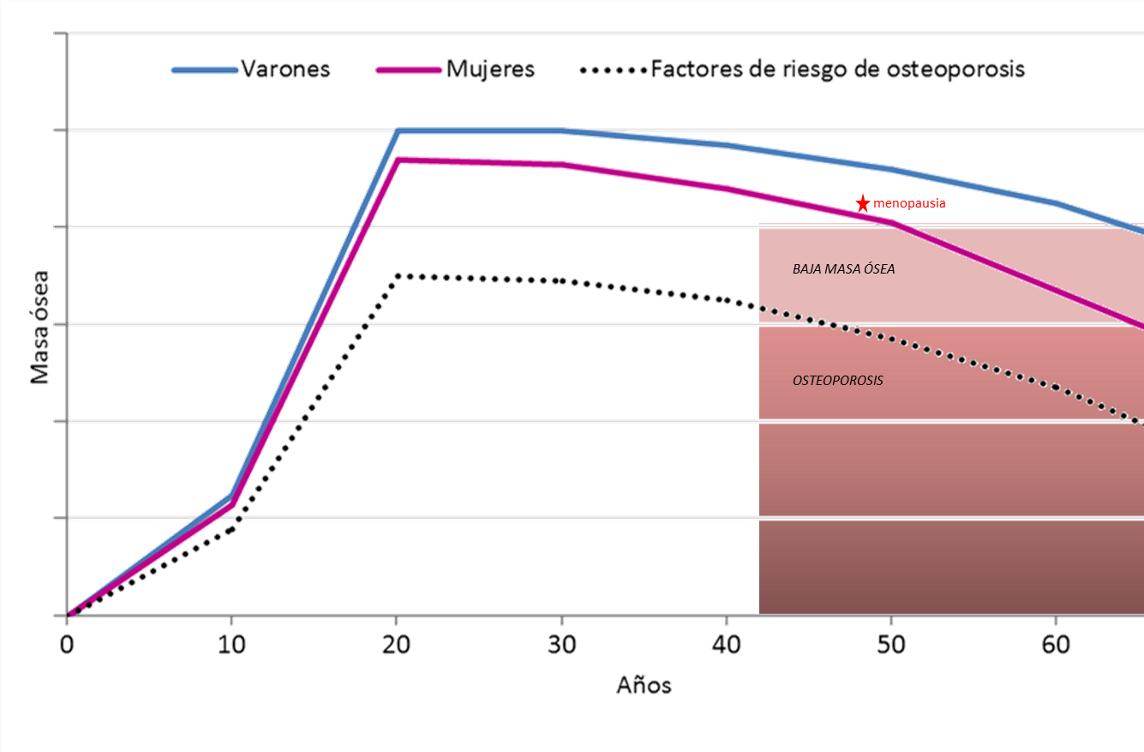
Factores que influyen en la adquisición de la masa ósea
Como hemos visto, la infancia y la adolescencia son etapas cruciales para la adquisición del pico de masa ósea. Todos aquellos factores que influyan en esta adquisición serán factores de riesgo para el desarrollo de una osteoporosis. La osteoporosis se caracteriza por una baja masa ósea y un deterioro de la microarquitectura del tejido óseo que comporta un aumento de la fragilidad del hueso y el consecuente incremento del riesgo de fracturas.
A continuación se exponen algunos de los factores que influyen en la adquisición de la masa ósea:
- Genética: los factores genéticos son un importante determinante de la masa ósea, de manera que hasta alrededor de un 75% de esta masa depende de la genética. Esto se reproduce clínicamente en la aparición de osteoporosis en individuos que tienen antecedentes de osteoporosis en la familia, y también se ha llegado a relacionar mutaciones en determinados genes relacionados con la aparición de osteoporosis precoz. Por otro lado, hay una serie de enfermedades genéticas que afectan al desarrollo del hueso y pueden presentar osteoporosis: osteogénesis imperfecta, síndrome de Hajdu-Cheney, raquitismo hipofosfatémico, hipofosfatasia,…
- Etnia: probablemente relacionado también con factores genéticos, determinados grupos étnicos como el caucásico (blanco) y el asiático, tienen mayor riesgo de osteoporosis.
- Hormonas: el crecimiento y el desarrollo esquelético normal requieren de una interacción adecuada de diversas hormonas: hormona de crecimiento, hormonas sexuales, esteroides, hormonas del tiroides… De hecho, el incremento de masa ósea que se produce durante la pubertad es paralelo a la liberación de algunas de estas hormonas. La alteración de la secreción de estas hormonas, ya sea en estadio puberal o en otras etapas del desarrollo puede interferir en la correcta adquisición del pico de masa ósea.
- Sexo: en parte debido a la acción de las hormonas sexuales, los individuos de sexo femenino tienen un pico de masa ósea menor, y el declive de masa ósea después de la menopausia es más acentuado.
- Ejercicio: cuando se aplica una fuerza mecánica sobre el esqueleto, se activa la formación de hueso. El ejercicio que aplica una fuerza sobre el hueso, como por ejemplo saltar, mejora la adquisición de masa ósea; mientras que la inactividad y el reposo son factores de riesgo importantes para la osteoporosis.
- Calcio y vitamina D: el calcio es necesario para múltiples funciones que diariamente se producen en nuestro organismo y el hueso representa la principal reserva de calcio. Por ello es importante mantener una adecuada ingesta de calcio y evitar que se utilice el calcio del hueso, ya que contribuiría a su desmineralización. El calcio puede obtenerse a través de la dieta (principalmente a través de la leche y derivados, frutos secos…) y en caso de no llegar a los requerimientos mínimos o en situaciones de riesgo de osteoporosis, puede administrarse como suplemento. Por otro lado la vitamina D es imprescindible para que el calcio del intestino se absorba correctamente y haga sus funciones. Aunque una pequeña proporción de vitamina D la obtenemos por la dieta (pescado azul, setas, huevos, lácteos fortificados…), la mayor fuente de vitamina D la obtenemos gracias al efecto de la radiación solar sobre la piel. La síntesis de vitamina D depende de la latitud (será mayor cuanto más próximos al Ecuador nos situemos), la pigmentación de la piel (mayor síntesis con pieles más claras), el uso de protección solar (factores de protección superiores a 8 impiden el efecto de la radiación solar sobre la vitamina D) y el tiempo de exposición solar (los meses de invierno suelen ir acompañados de una menor producción de vitamina D). Los niveles de vitamina D pueden determinarse en los análisis de sangre y ajustar sus aportes con suplementos en el caso que sean inferiores a los valores recomendados.
- Enfermedades crónicas: algunas enfermedades (reumáticas, neuromusculares, enfermedad inflamatoria intestinal, anorexia, cáncer,…) pueden producir secundariamente una baja densidad ósea ya sea por el efecto nocivo de la inflamación sobre el hueso, por la malabsorción de nutrientes o por la inmovilidad física que producen.
- Fármacos: los corticoides, algunos anticonvulsionantes, antiretrovirales, heparina, quimioterapia, … interfieren en la adecuada adquisición de la masa ósea.
- Otros factores ambientales como el alcohol y el tabaco también pueden tener efectos nocivos sobre el hueso.
Medición de la densidad mineral ósea
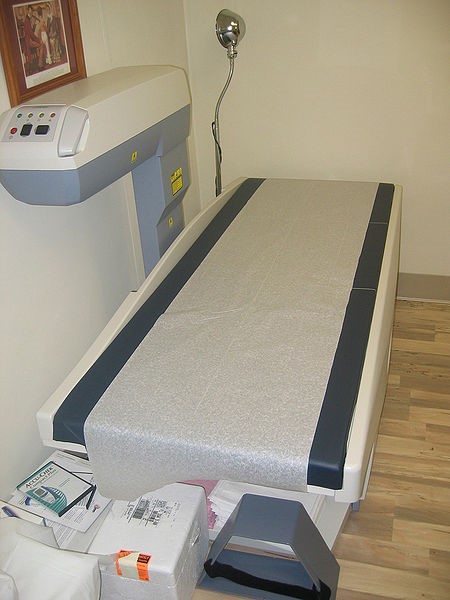
Existen diferentes métodos para cuantificar la masa ósea, siendo la densitometría mediante absorciometría radiológica de doble energía (DXA) (Figura 9) el más utilizado y estandarizado. Este método consiste en la emisión de dos tipos de rayos X de diferentes energías, que permiten diferenciar el hueso de los tejidos blandos adyacentes y calcular la masa ósea a través del grado de atenuación de los rayos que produce el hueso. Con los densitómetros disponibles actualmente se consiguen imágenes con una buena resolución y muy baja radiación.
La densidad mineral ósea es el parámetro más utilizado para valorar la masa ósea y viene expresado en gramos por centímetro cuadrado (gr/cm2). En la práctica este valor se compara con las tablas de normalidad para la población general y se calcula la desviación estándar o DS (es decir, cuan diferente es el valor obtenido en el paciente con respecto a la media de la población general):
- En edad adulta se utiliza el T-score que es la desviación estándar con respecto a la media del pico de masa ósea en adultos jóvenes sanos de su mismo sexo (se compara con el máximo valor de masa ósea). En función del valor del T-score se clasifica como: 1) Normal: cuando está entre +1DS y -1DS; 1); Osteopenia: cuando está entre -1DS y -2.5DS; 3): Osteoporosis: cuando es inferior a -2.5DS.
- En edad pediátrica no utilizamos el T-score ya que éste toma como referencia el pico máximo de masa ósea de una población adulta, y los niños todavía no han podido alcanzar este pico. En niños y adolescentes es más útil el Z-score, que es la desviación estándar con respecto a niños sanos de su misma edad y sexo. Se considera un Z-score normal cuando está entre +1DS y -1DS, pero a diferencia de los adultos, en niños, para definir una osteoporosis es necesario que haya una densidad mineral ósea con un Z-score por debajo de -2DS asociado a la presencia de fracturas (si no hay fracturas es preferible hablar de baja densidad mineral ósea para la edad). Otra consideración que hay que tener en cuenta, es que en pacientes con una talla baja o un retraso en el crecimiento, como es el caso de algunos afectados de OI, debería hacerse una corrección del Z-score y ajustarlo a la talla del paciente.
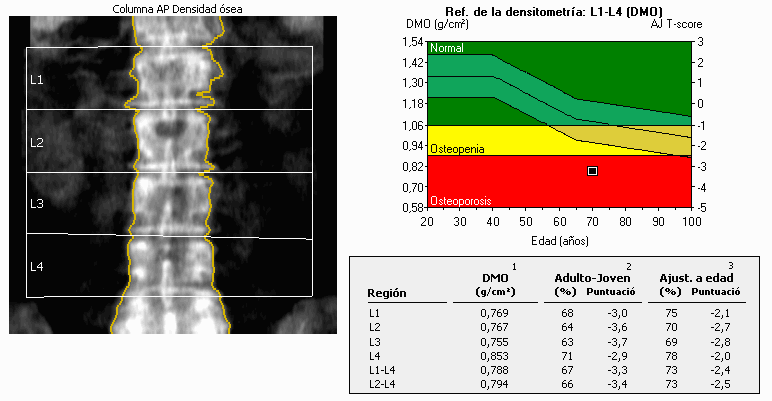
Las mediciones de masa ósea por DXA pueden realizarse en diferentes localizaciones del esqueleto, siendo la columna vertebral lumbar y la cadera los más utilizados en adultos, y la columna vertebral lumbar y el cuerpo entero exceptuando la cabeza los recomendados en niños.
La densitometría es una técnica muy estandarizada en adultos, disponible en múltiples centros y utilizada comúnmente para el diagnóstico de la osteoporosis que es una patología frecuente en edad adulta. Sin embargo, como hemos visto, hay una serie de consideraciones que hay que tener en cuenta cuando se utiliza en niños (uso del Z-score, lugares de medición, ajuste por talla…), lo que hace que sea recomendable realizarla en centros con radiólogos especializados para evitar errores en su interpretación.
En la OI, la densidad mineral ósea suele estar disminuida (aunque en algunos casos puede ser normal) y la realización periódica de densitometría es útil para el seguimiento y la valoración de la respuesta al tratamiento (con el que solemos observar un aumento en la densidad mineral ósea). La presencia de dispositivos metálicos como los clavos o los fijadores de columna que pueden llevar algunos afectados de OI pueden interferir en el cálculo de masa ósea de la densitometría y debe tenerse en cuenta en su interpretación.
La tomografía computarizada cuantitativa es otra técnica que permite valorar la densidad mineral ósea. Tiene la ventaja que nos da información teniendo en cuenta el volumen del hueso en 3 dimensiones (mientras que la densitometría por DXA nos da información en 2 dimensiones) y permite diferenciar el hueso cortical y el trabecular. Por el contrario, supone una mayor radiación y existen menos valores de referencia, y aunque se están desarrollando nuevas tomografías de alta resolución, de momento no está estandarizado su uso en la OI y se limita a casos concretos o en el contexto de investigación.
Los ultrasonidos, que tienen la ventaja de no emitir ninguna radiación, se han utilizado en adultos para valorar la densidad ósea en huesos de las manos o de los pies pero también tienen sus limitaciones ya que no permiten su uso en columna vertebral o huesos más profundos como el fémur. En pediatría su uso no está extendido en la práctica clínica habitual y se utiliza como herramienta de investigación y complementaria a la densitometría por DXA.
Otras técnicas que también se están desarrollando para valorar la densidad del hueso son la resonancia magnética nuclear y análisis de vibración sobre el hueso.