Dermatomiositis juvenil
3. Pruebas complementarias para la evaluación muscular
1. Analítica sanguínea:
La valoración de determinados marcadores en la sangre nos permite evaluar de forma indirecta el daño muscular. Independientemente de la causa que produzca este daño, sustancias que normalmente están dentro de las células musculares serán liberadas al torrente sanguíneo pudiendo ser determinadas en un análisis de sangre. Estas sustancias, conocidas como enzimas musculares, son proteínas que colaboran en la función normal del músculo. Podemos determinar el valor de diferentes enzimas como la creatín kinasa (CPK o CK), lactato deshidrogenasa (LDH), aspartato amino tranferasa (GOT o AST), alanino amino tranferasa GPT o ALT) o aldolasa. Los niveles de estas enzimas no se correlacionan con la gravedad de la enfermedad e incluso, cuando la enfermedad lleva meses de evolución, su valor puede ser normal. Por todo ello, no se consideran una herramienta óptima para el seguimiento del paciente.
2. Electromiograma:
El electromiograma (EMG) es una prueba de electroneurofisiología que valora la actividad eléctrica del músculo. La contracción de un músculo se debe a la descarga eléctrica del nervio que lo controla. Según esté afectado el nervio, el musculo o la unión entre el nervio y el músculo (unión neuromuscular), varían las características de los impulsos eléctricos que se transmiten.
La prueba se realiza con el paciente sentado o tumbado en una camilla. Consiste en estimular los diferentes músculos a evaluar con una corriente eléctrica transmitida a través de una aguja insertada en cada músculo. Esta prueba nos permite determinar el origen de la debilidad muscular (nervio, unión neuromuscular o músculo) pero no su causa.
3. Resonancia magnética muscular:
La resonancia magnética (RM) es una prueba de diagnóstico por la imagen que permite valorar de forma indirecta la presencia de inflamación muscular. Se realiza con el paciente tumbado precisando que el niño/a no se mueva durante el tiempo en el que se toman las imágenes. No radia, no precisa la administración de contraste, pero la duración habitual es de 30-45 minutos por lo que, en los casos de menor edad puede ser necesaria la sedación del paciente. Se puede realizar de una zona determinada del cuerpo o corporal total, permitiéndonos valorar la extensión de la inflamación. La resonancia ha permitido comprobar la afectación de músculos que inicialmente se creían respetados como la musculatura distal de extremidades (más alejada del tronco). Por ello, podemos afirmar que la DMJ es una miopatía de predominio pero no exclusiva proximal.
Permite valorar músculo, fascia y tejido celular subcutáneo y detectar inflamación en músculos clínicamente no afectados. Es una prueba objetiva que permite diferenciar actividad de daño muscular y que se normaliza con el tratamiento, por lo que es una herramienta útil en el seguimiento del paciente. Además, tiene valor pronóstico, al haberse descrito relación entre la afectación del tejido celular subcutáneo con el desarrollo de calcinosis.
El principal problema es que en el momento actual no existen protocolos estandarizados de secuencias ni una única escala de valoración de resonancia. Distintos grupos de investigación están trabajando en este sentido con el fin de homogeneizar la práctica clínica.
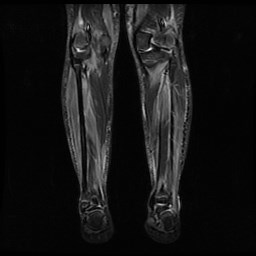
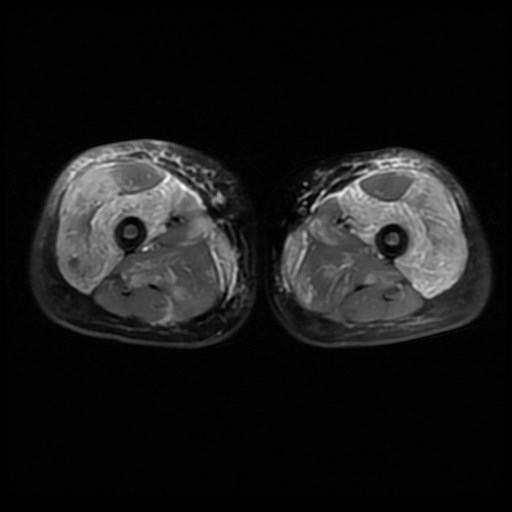
4. Biopsia muscular:
Consiste en tomar un fragmento de tejido muscular con el fin de observarlo al microscopio. Se realiza normalmente en quirófano bajo anestesia para evitar el dolor. Normalmente se elige el cuádriceps o el deltoides pero la elección del músculo puede modificarse en función de las imágenes de RM, con el fin de aumentar la rentabilidad de la muestra. Es mejor evitar músculos que se hayan estimulado durante el electromiograma para que la muestra no esté artefactada (estropeada) y utilizar material quirúrgico adecuado para intentar que la muestra obtenida tenga la mejora calidad para ser evaluada al microscopio.
Una vez obtenida la muestra debe ser procesada en el laboratorio. Tras esto se obtendrán diferentes cortes sobre los que se aplicarán distintas tinciones con el fin de valorar la estructura de las fibras musculares y la presencia de células inflamatorias. La biopsia muscular, aunque no es necesaria para el diagnóstico de la DMJ, nos permite confirmar que estamos ante una miopatía inflamatoria y se aconseja realizarla siempre que existan dudas diagnósticas. Además, en el momento actual, distintos grupos de investigación están intentando identificar factores pronósticos en la biopsia muscular al diagnóstico, lo que podría ayudarnos a estimar la evolución y/o respuesta a los tratamientos disponibles.
5. Biomarcadores:
La búsqueda de biomarcadores surge de la necesidad de detectar la presencia de actividad subclínica (no asociada a síntomas), que pudiese estar relacionada con una posterior recaída o aparición de daño asociado a la enfermedad. En el momento actual estos marcadores no se utilizan en la práctica clínica al estar todavía en fase de investigación. Principalmente se está trabajando en la determinación de biomarcadores en sangre periférica.